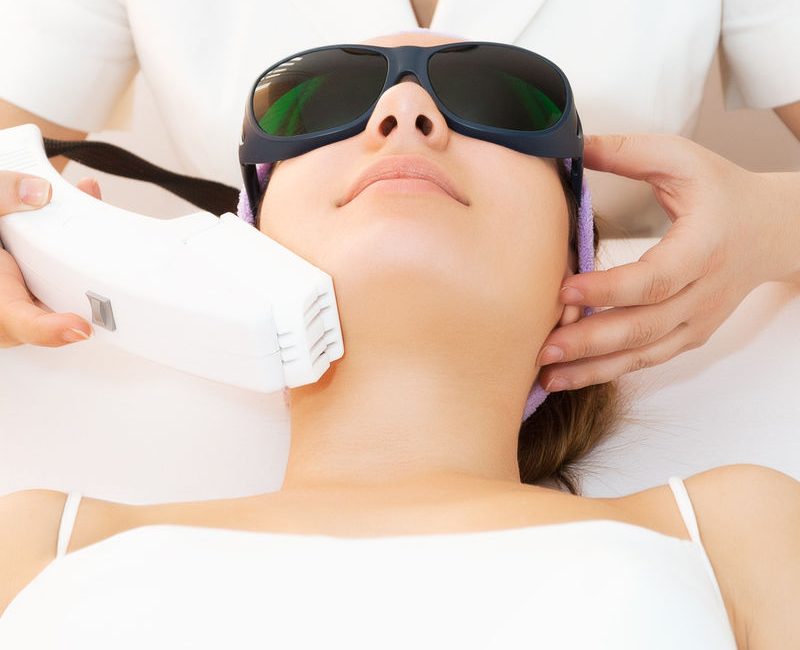
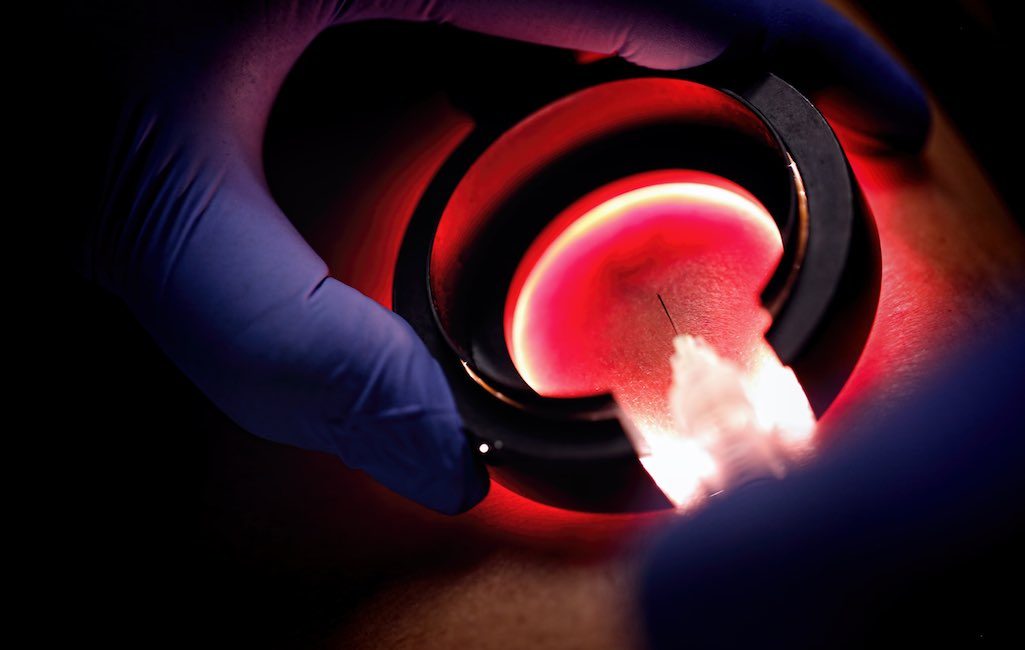
Bardzo drobne żyłki tzw. teleangiektazje usuwa się wykonując zabiegmikroskleroterapii. Wstrzyknięcia przeprowadzane są za pomocą bardzo cienkich igieł insulinowych.
Z kolei skleroterapia niesie za sobą – minimalne, ale jednak – ryzyko poważniejszych powikłań oraz możliwość powstania dość długo utrzymujących się przebarwień. Nie nadaje się także – jak wspomniałam – do zamykania najmniejszych naczynek. Jest jednak bardzo skuteczna w przypadku kończyn dolnych, stosunkowo tania, zaś blisko stuletnie doświadczenia w jej stosowaniu pozwoliły wypracować procedury w znacznym stopniu eliminujące ryzyko.
Przeciwwskazania do skleroterapii są stosunkowo nieliczne i zaliczają się do nich:
- ciąża i okres karmienia piersią
- alergia na składniki preparatu
- zakrzepica żył głębokich
- poważne choroby ogólnoustrojowe
- miejscowe, lub ogólne infekcje
- rozległe zakażenia bakteryjne skóry
- ciężkie przypadki niedokrwienia kończyn
- przewlekłe obrzęki nóg
- unieruchomienie (niepełnosprawność, choroby obłożne, założony gips)
Ze względu na postępowanie pozabiegowe (noszenie opatrunku, konieczność unikania przegrzewania nóg), terapię warto zaplanować na chłodniejszą porę roku, nie lato.
Zabieg poprzedza konsultacja chirurgiczna w czasie której oceniany jest stan układu żylnego nóg. W przypadku wcześniejszego leczenia niewydolności żylnej, powracających żylaków, czy objawów wskazujących na istnienie ciężkiej niewydolności żył (takich jak: owrzodzenia, ciężkość, obrzęki, bóle nóg) zalecane jest wykonanie dodatkowo badania USG układu żylnego nóg – tzw. Dopplera.
Na 2-3 tygodnie przed zabiegiem wskazane jest zażywanie większych dawek rutyny (4-6 tabletek np. rutinoscorbinu), co wzmocni naczynia krwionośne, redukując ryzyko ich pękania, a w efekcie – powstania przebarwień.
Warto też dokonać depilacji okolic, które będą poddane leczeniu – ułatwi to utrzymywanie się opatrunku zakładanego po zabiegu .
Zastrzyk z wykorzystaniem oświetlacza naczyniowego. Ze względu na małą bolesność zabiegu, nie ma potrzeby wcześniejszego znieczulenia. Pacjentka układana jest w pozycji leżącej, po czym w miejscu zmiany dokonuje się kilku, maksymalnie kilkunastu wstrzyknięć, co trwa około 30 minut.
Do leczenia najczęściej używa się preparatówAethoxysklerol, lub Fibrovein. Ilość iniekcji i stężenie podawanego preparatu uzależnione są od wielkości naczynia. Aby precyzyjnie trafić w naczynie używa się specjalnej lampy – tzw. oświetlacza naczyniowego.
Ewentualny ból w trakcie kuracji należy zgłosić lekarzowi. Może on wiązać się z ukłuciami, lub drażniącym działaniem preparatu, gdy jego nadmiar wypłynie na skórę. Na koniec zabiegu na nogę zakładany jest opatrunek kompresyjny, mający na celu polepszenie efektu kuracji.
Bezpośrednio po skleroterapii należy intensywnie chodzić przez co najmniej pół godziny, choć zalecany bywa nawet dwugodzinny spacer. Aktywność nóg zapobiega możliwym działaniom niepożądanym. Niewskazane jest w tym czasie szczególnie stanie i siedzenie bez ruchu, a także podróże autobusem, czy samochodem.
Długość rekonwalescencji uzależniona jest od wielkości usuwanego naczynia. Niewielki pajączek może zniknąć bez śladu nawet w dwa tygodnie po pierwszym zabiegu. W przypadku większych naczyń może być potrzebna seria zabiegów, a ślady po nich utrzymają się nawet kilka miesięcy. Z tego powodu przedstawione niżej informacje odnoszą sie do średnio poważnego zabiegu.
Ściśle wskazanie jest:
- przez 1-2 tygodnie – noszenie opatrunku uciskowego; przez pierwsze dni również podczas snu
- przez pierwszy miesiąc – aktywny tryb życia i codzienne, godzinne spacery; unikanie długiego stania i siedzenia.
- przez pierwszy miesiąc – unikanie przegrzewania nóg; należy wykluczyć gorące kąpiele, saunę, opalanie zarówno na słońcu, jak w solarium.
Wskazane jest:
- do zaniknięcia zmian – smarowanie miejsc wstrzykiwań maścią przyśpieszającą gojenie (np. Auriderm XO).
- przez pierwszy miesiąc – przyjmowanie rutyny w tabletkach, smarowanie nóg maścią z escyną (zawiera ją wyciąg z kasztanowca)
Dzięki wieloletniemu doświadczeniu i postępom w medycynie skleroterapia stała się zabiegiem bardzo bezpiecznym. Wciąż możliwe są jednak groźne powikłania – głównie w skutek nie przestrzegania zaleceń pozabiegowych.
Nie wolno zignorować ostrego bólu, przypominającego skurcz mięśnia. Jego wystąpienie może świadczyć o zapaleniu żył, które – nieleczone – może doprowadzić do wielu groźnych powikłań, włącznie z zagrożeniem życia. Jak najszybciej zatem należy zgłosić się do lekarza i wykonać USG Doppler w celu potwierdzenia, lub wykluczenia diagnozy. Podobnie niepokojącym objawem – wymagającym konsultacji z lekarzem – jest duży, bolesny obrzęk, lub ból obejmujący całą łydkę. Należy jednak pamiętać, że niewielki obrzęk jest z kolei normalnym efektem noszonego opatrunku uciskowego. Niezbyt silne bóle pojawiające się w miejscu leczenia są zjawiskiem normalnym. Można posiłkować się środkami na bazie ibuprofenu, unikać jednak aspiryny i innych leków opartych na salicylanach (szczególnie w pierwszych dniach po zabiegu). Jeśli po zabiegu wystąpiły zsinienia, których intensywność po pierwszym miesiącu znacząco nie zmalała, również warto skonsultować się z lekarzem.
Zaraz po pierwszym zabiegu następuje faza zarastania naczynia i gojenia. Jej długość zależy od wielkości naczynia, nie przekracza jednak zwykle 3 – 4 tygodni.
Przez pierwsze dwa tygodnie może występować niewielka bolesność oraz zsinienie okolic poddanych leczeniu, które po pewnym czasie przechodzi w zazielenienie. Przebarwienia powinny zaniknąć w ciągu pierwszego miesiąca, jednak w przypadku poważniejszego zabiegu mogą utrzymać się dłużej. Żylak może stwardnieć i stać się bolesny w dotyku.
Najpóźniej po miesiącu rozpoczyna się faza wchłaniania naczynia i jest to dobra pora na pozabiegową konsultację z lekarzem, który może zdecydować się na nakłuwanie obszaru zsinień w celu ich szybszej likwidacji. Od tego momentu stwardnienie i towarzysząca mu bolesność oraz przebarwienia powinny stopniowo zanikać, może to jednak potrwać nawet do 6 miesięcy.
Jeżeli do usunięcia zmian nie wystarczyła jedna sesja skleroterapii, następna powinna odbyć się nie wcześniej, niż dwa tygodnie po pierwszej. Do usunięcia większości problemów z naczyniami zwykle wystarczają 3-4 zabiegi.





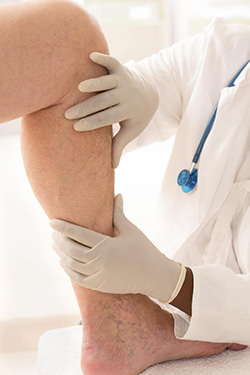

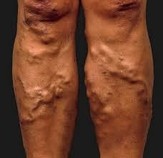 Żylaki tzw. pniowe spowodowane są niewydolnością głównych żył powierzchownych tj. żyły odpiszczelowej przebiegającej na przyśrodkowej powierzchni uda i goleni , oraz żyły odstrzałkowej zlokalizowanej na tylnej powierzchni łydki. Uszkodzenie zastawek żylnych i nieprawidłowy przepływ – wsteczny krwi (ku dołowi), powoduje poszerzanie się światła kolejnych niżej położonych naczyń. Mechanizm ten jest przyczyną powstawania żylaków, których rozmiar z upływem czasu – powiększa się nieodwracalnie, doprowadzając do powstawania powikłań.
Żylaki tzw. pniowe spowodowane są niewydolnością głównych żył powierzchownych tj. żyły odpiszczelowej przebiegającej na przyśrodkowej powierzchni uda i goleni , oraz żyły odstrzałkowej zlokalizowanej na tylnej powierzchni łydki. Uszkodzenie zastawek żylnych i nieprawidłowy przepływ – wsteczny krwi (ku dołowi), powoduje poszerzanie się światła kolejnych niżej położonych naczyń. Mechanizm ten jest przyczyną powstawania żylaków, których rozmiar z upływem czasu – powiększa się nieodwracalnie, doprowadzając do powstawania powikłań.